توضیحات
آموزش ویدیویی پروژه شبیه سازی جریان خون در عروق و شریان کرونری همراه مدل فاز گسسته(DPM) در نرم افزار انسیس فلوئنت(ANSYS Fluent)+فایل های پروژه
شرح پروژه:
در این محصول آموزشی، علاوه بر آموزش ویدیویی پروژه شبیه سازی جریان خون در عروق و شریان کرونری همراه مدل فاز گسسته(DPM) در نرم افزار انسیس فلوئنت(ANSYS Fluent) فایل های کامل پروژه(هندسه شبکه و تمامی فایل های شبیه سازی در انسیس فلوئنت) گزارش فارسی پروژه و تصاویر نتایج اجرای پروژه را نیز دریافت خواهید کرد. این پروژه در نرم افزار انسیس فلوئنت نسخه ANSYS 2022r1 انجام شده است.
مدت فیلم آموزشی 1 ساعت و 7 دقیقه
**توجه**
**تمامی فیلم های آموزشی با کیفیت بالا و بدون رکورد صدا توسط پژوهشگران مجموعه انسیس سی اف دی ضبط و تهیه شده اند**
در کشورهای در حال توسعه، بیماری های قلبی – عروقی و سکته مغزی به ترتیب اولین و دومین علت های اصلی مرگ و میر در میان زنان و مردان بزرگسال به شمار می روند. از آنجایی که این پدیده نامطلوب گریبان گیر تمام جوامع بشری و کشور ایران نیز هست، در دهه های اخیر تحقیقات متعددی جهت شناخت و درک بهتر آنالیز جریان خون در عروق (بخصوص سرخرگ ها و انشعابات سرخرگی) انجام شده است.
شبیه سازی ویژگی سیال در داخل رگ می تواند اطلاعات مفیدی را در مورد حرکت سیال (خون) در داخل رگ را بدهد. با بررسی سیال و جامد در ارتباط باهم می توان در مورد تغییراتی که با وجود نقص در جامد (رگ) بر روی الگو سیال (خون) ایجاد می شود. این تغيير الگو به راحتی در داخل بدن قابل مشاهده نیست در حالیکه تاثیر زیادی را در ایجاد یا رشد یک بیماری عروقی دارد. پارامترهای مربوط به دامنه سیال نیز (تنش) با روش های غیر تهاجمی قابل اندازه گیری نیست در حالی که با شبيه سازی عددی می توان این پارامترها را بدست آورد.
با این توضیحات می توان گفت سیستم گردش خون یکی از حیاتی ترین چرخه های بدن انسان می باشد. بیماری های این سیستم ممکن است بسیار حیاتی باشد و به همین علت محققان همواره به مطالعه این بیماریها پرداخته اند. یکی از بیماریهای شایع سیستم گردش خون، گرفتگی رگ یا تصلب الشرائین(Atherosclerosis) می باشد. در این بیماری گرفتگی دیواره رگ، بر اثر نشست ذرات چربی معلق در جریان خون بر روی دیوار رگ و نفوذ این ذرات در زیر لایه ی اول دیوار رگ اتفاق می افتد. مضافا اینکه رسوب با هندسه های پیچیده در زیر لایه اول دیواره رگ جمع شده که در نهایت باعث کاهش سطح مقطع رگ می شود. این گرفتگی می تواند بصورت جزئی یا کلی باشد که در بحرانی ترین حالت سطح مقطع رگ بطور کامل مسدود میشود. از نظر مهندسی سیستم گردش خون در بدن انسان سیستم پیچیده ای می باشد. بطور کلی نمی توان مدل ریاضی جامع و کاملی برای سیستم گردش خون ارائه کرد. برای مدل کردن جریان خون و برای اینکه مدلسازی تا حد امکان به واقعیت نزدیک باشد، باید تپشی بودن جریان، رفتار غیر نیوتنی سیال و خاصیت ارتجاعی دیواره رگ ها در نظر گرفته شود. اما بعضی از پارامترها هنوز هم قابل مدلسازی ریاضی نیستند. برای مدلسازی جریان خون معمولا ساده سازی های زیر بکار می رود:
١. خون مانند سیال لزج همگن رفتار می کند. که این سیال لزج می تواند به فرم نیوتنی یا غیر نیوتنی مدل شود.
٢. معمولا دیواره رگ ها ایزوتروپیک و جامد الاستیک خطی فرض می شود.
خون:
خون مهم ترین سیال در بدن انسان می باشد. خاصیت غیرنیوتنی و ویسکوالاستیسته خون در نیمه دوم قرن بیستم کشف شد. از آن زمان تا کنون تحقیقات زیادی برای بدست آوردن معادله متشکله خون(Constitutive Equation) انجام شده است.
نتایج این تحقیقات مدل های مختلفی می باشد که صحت هر کدام در شرایطی خاص قابل اثبات است. تحقیقات نشان داده که لزجت خون با افزایش نرخ برشی(Shear rate) کاهش پیدا می کند. لذا می توان گفت خون دارای خاصیت شبه پلاستیک(Pseuodoplastic) می باشد.
باتوجه به محدودیت هایی که برای مدل های مختلف لزجت خون و خاصیت شبه پلاستیکی خون وجود دارد، مناسبترین و ساده ترین مدل ارائه شده برای لزجت خون مدل توانی(Power Law) می باشد. این مدل برای محدوده نرخ برش میانی(100-0.01) مناسب ترین مدل برای خون می باشد.
مدلسازی جریان خون:
در بدن انسان، قلب نبض را بصورت یک موج فشاری در هر پریود فیزیولوژیک به درون آئورت بالا رونده پمپ میکند. از نظر پزشکی، دیواره شریان های اصلی قابل تغییر شکل می باشد و این تغییر شکل در پریود نبض در شریان بسیار قابل توجه می باشد. ماهیت این تغییر شکل پیچیده می باشد ولی برای مدلسازی CFD باید از ساده سازی استفاده شود. لذا برای بررسی قابلیت انعطاف دیواره ها، میتوان به عنوان مدلی ساده، دیواره ها را از نوع جامد ایزوتروپیک الاستیک در نظر گرفت.
مدلسازی جریان خون در قسمت های مختلف سیستم خون رسانی بدن، همزمان با پیشرفت های مکانیک محاسباتی شروع شد.
این مدلسازی ها را می توان به دو دسته تقسیم کرد:
مدلسازی میدان جریان خون در سرخرگ های کوچک که عموما شامل رگ های غذا رسان به قلب(Coronary Artery) می شود و مدلسازی در شریان های اصلی.
در مدلسازی های نوع اول دیواره رگ قابل تغییر شکل نیست ولی در مدلسازی نوع دوم که اغلب شامل آئورت و شریانچه های اصلی می شود، دیواره رگ قابل انعطاف است. هرچند که در مدلسازی نوع اول اگر قطر رگ در محدوده مویرگ ها قرار بگیرد، مسأله تبادل جرم مطرح می شود که در مدلسازی آن دشواری های زیادی وجود دارد. در مدلسازی نوع دوم برای رسیدن به جواب واقعی تر لازم است که اثر متقابل جریان خون و جدار رگ هم در نظر گرفته شود.
مدلسازی اثر متقابل جریان خون و جدار رگ:
مدلسازی اثر متقابل جریان خون و جدار رگ معمولاً در شریان های اصلی که دیواره رگ حالت الاستیک دارد انجام می شود. این مدلسازی ها از حدود دهه اخیر با فرضيات مختلف برای ساده کردن مسأله اصلی انجام شد. هرچند که نتیجه این اثر متقابل بطور دقیق روشن نیست، اثبات شده که مقدار تنش برشی دیواره(Wall Shear Stress (WSS)) اگر خیلی کم یا خیلی بزرگ باشد باعث آسیب رگ خواهد شد.
آسیب های وارده به دیواره رگ عموما شامل تنگی یا بادکردگی دیواره(Aneurysms) رگ می شود. این پدیده ها در شرایطی تبدیل به شرایط بحرانی خواهد شد که تنگی در رگ های حیاتی بدن اتفاق بیافتد؛ مانند رگ های غذا رسان قلب یا شریان های اصلی سیستم خونرسانی بدن.
امروزه اندازه گیری سرعت محلی و افت فشار در رگ های شریانی به وسیله تکنیک های مختلف پزشکی امکانپذیر می باشد. به عنوان مثال میتوان به فلومتر مغناطیسی یا فلومتر اولتراسونیک دو پلری اشاره کرد. هرچند که این تکنیک ها مقدار سرعت را با دقت بالایی اندازه گیری می کند ولی اندازه گیری سرعت در کل میدان سیال به کمک این روش ها ممکن نمی باشد.
جریان خون در شریان ها
سیستم گردش خون
عمل دستگاه گردش خون، رساندن خون حامل مواد غذایی به بافت ها و حمل فرآورده های زاید به خارج از بافتها، رساندن هورمون ها از یک قسمت بدن به قسمت دیگر و بطورکلی حفظ یک محیط مناسب برای بقای سلول ها است.
از نظر فیزیولوژی، دستگاه گردش خون در بدن را می توان به گردش بزرگ یا سیستمیک(systemic circulation) و گردش ریوی(Pulmonary Circulation) تقسیم کرد.
در این دستگاه، عمل شریان ها، حمل خون تحت فشار به بافت ها است. به این دلیل شریان ها دارای جدارهای قوی بوده و خون در آنها با سرعت جریان دارد.
به دلیل اینکه قلب خون را بطور مداوم به داخل آئورت تلمبه می زند فشار در آئورت بالا بوده و بطور متوسط ۱۰۰ میلیمتر جیوه است. و فشار شریانی بین یک فشار سیستولیک ۱۲۰ میلی متر جیوه(Systolic Pressure) و یک فشار دیاستولیک ۸۰ میلی متر جیوه(Diastolic Pressure) نوسان می کند. به تدریج که خون در گردش بزرگ در شریان ها جلوتر می رود، فشار آن به طور پیشرونده ای کاهش می یابد.
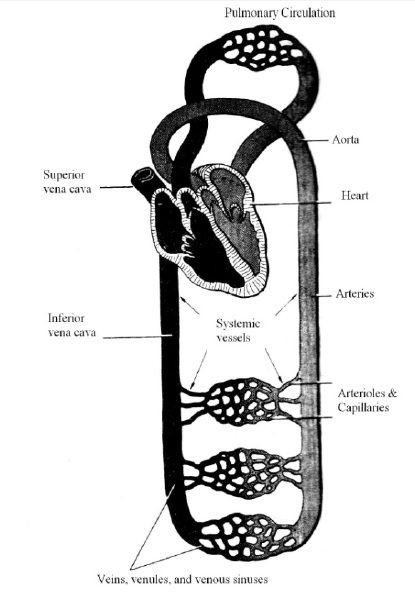
شکل-دستگاه گردش خون.
از طرفی با بالارفتن سن، فشار خون در آئورت گاهی تا دو برابر افزایش می یابد زیرا سرخرگ ها به علت تصلب شرائین یا آرتریوسکلروز سخت شده و لذا قابلیت اتساع خود را از دست میدهند. برای یک انسان سالم، تغییرات فشار در طی ضربان قلب را از آئورت تا شریانچه ها در شکل زیر می توان مشاهده کرد.
از طرفی هم تنگی شریان اصلی آئورت چه در دریچه قلب و چه در نواحی آئورت سینه ای و آئورت شکمی باعث تغییرات در مقدار بیشینه سرعت و مقدار فشار خون می شود.
در دستگاه گردش خون، برونده قلب به طور عمده توسط مجموع تمام جریان خون های موضعی بافتی کنترل می شود. اما بطور کلی فشار شریانی مستقل از کنترل جریان خون موضعی یا کنترل برون ده قلبی کنترل میشود. اما این سیستم کنترلی بسیار پیچیده می باشد و جزئیات آن در دسترس نیست.
سرخرگ آئورت پس از خارج شدن از دریچه آئورتی بطن چپ، ۱۸۰ درجه دور می زند، شاخه هایی از آن جدا شده و سمت سر و ریه ها می رود و ادامه آئورت به سمت پائین بدن، حفره شکمی، می رود. در مسیر پیشرویی آئورت، شاخه هایی از آن جدا می شود که همین امر موجب کاهش قطر آئورت می شود.
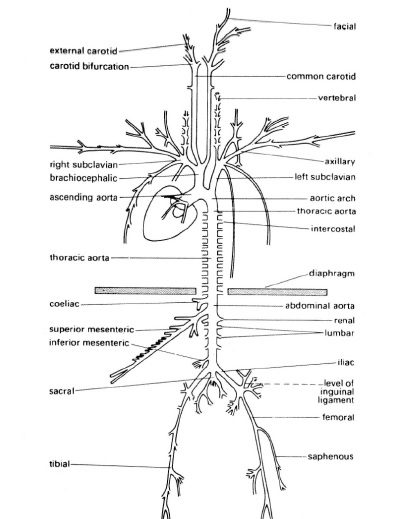
شکل شاخه های اصلی درخت سرخرگی در بدن انسان
جریان پالسی نبض:
قلب به عنوان پمپ دستگاه خونرسانی عمل میکند. عملکرد قلب باعث بوجود آمدن جریان پالسی موسوم به نبض فشاری می شود. این عملکرد شامل انقباض ماهیچه های قلب است که به آن سیستول می گویند. پس از این انقباض ماهیچه های قلب شل شده که به این مرحله اصطلاحا دیاستول گفته میشود.
هنگامی که قلب در جریان سیستول خون را به درون آئورت تخلیه می کند، در ابتدا فقط بخش اول آئورت متسع می شود زیرا اینرسی خون از حرکت ناگهانی آن در سرتاسر مسیر جلوگیری میکند. بالا رفتن فشار در آئورت مرکزی بسرعت بر این اینرسی غلبه می کند و موج اتساع به مسافت بیشتر و بیشتری در طول آئورت انتشار می یابد. این پدیده موسوم به انتقال نبض فشاری در شریان ها است.
سرعت انتقال نبض فشاری در آئورت طبیعی ۳ تا ۵ متر بر ثانیه، در شاخه های شریانی بزرگ ۷ تا ۱۰ متر بر ثانیه و در شریان های کوچک ۱۵ تا ۳۵ متر بر ثانیه است. میتوان گفت هرچه قابلیت اتساع یا انعطاف پذیری رگی بیشتر باشد، سرعت انتقال نبض آهسته تر است. باید در نظر داشت که در آئورت، سرعت انتقال نبض فشاری ۱۵ برابر سرعت جریان خون است زیرا نبض فشاری صرفا یک موج فشاری متحرک است که با حرکت رو بجلوی اندک حجم خون همراه است.
دیواره شریان ها:
مشخصه با ارزش سیستم عروقی، قابلیت اتساع کلیه رگ های خونی می باشد. با هر ضربان قلب یک ریزش جدید خون شریانها را پر می کند. اگر بخاطر قابلیت اتساع سیستم شریانی نبود، جریان خون در بافت ها فقط در جریان سیستولی قلبی انجام میشد و هیچگونه جریان خونی در جریان دیاستول وجود نداشت.
برای فشار خون مشخص، تنش وارد به دیوارهها به شعاع رگ و ضخامت دیواره بستگی دارد که این دو کمیت با سن تغییر میکنند. تغییرات هندسه دیوارهها باعث تغییر خواص الاستیکی آنها می شود. با این حال در اکثر تحقیقات گذشته برای مدل کردن دیواره رگ ها از مقادیر مربوط به رگ سالم استفاده شده است.
از دیدگاه بیومکانیک دیواره شریان ها، ماده ای ویسکوالاستیک می باشد. برای مواد ویسکوالاستیک تغییر شکل ناشی از اعمال تنش، هم به مقدار تنش و هم به نرخ اعمال تنش بستگی دارد. این مواد در برابر اعمال آرام تنش، خاصيت جامد الاستیک از خود بروز داده و در حالت مخالف مانند سیال لزج عمل می کنند. مهم ترین مواد الاستیکی که در دیواره رگ وجود دارند، الاستین و کولاژن می باشند که ماهیتی فیبری دارند و بعنوان ماده شبه سیال شناخته می شوند. با درنظرگرفتن این مواد به دیگر فرض همگن بودن برای دیواره رگ ممکن نمی باشد. بنابراین می توان گفت رفتار پیچیده این مواد مدلسازی آنها بطور دقیق امکان پذیر نمی باشد و ساده سازی های فرض شده در مورد جامد الاستیک بودن دیواره رگ غیر قابل اجتناب است.
رژیم جریان در آئورت:
طبق آزمایش رینولدز برای جریان در لوله، رژیم مغشوش بصورت تدریجی در جریان آرام اتفاق می افتد. این پدیده بدلیل رشد برخی از مودهای ناپایدار حرکت می باشد. برای بررسی رژیم جریان خون، عدد رینولدز چنین تعریف می شود: 2aU/v در این رابطه سرعت، سرعت لحظه ای میانگین گیری شده در یک مقطع می باشد. در ناحیه ای که سرعت افزایش می یاید، عدد رینولدز به تدریج افزایش یافته تا به خط چین برسد (معادل با عدد رینولدز ۲۳۰۰). این خط بیانگر مرز مغشوش شدن جریان دائمی است، ولی جریان افزایش یابنده بسیار پایدارتر از جریان دائمی است بدلیل مطالعات بسیاری بر روی رژیم جریان خون انجام شده تا عدد رینولدز بحرانی مشخص شود. بدین منظور عدد بدون بعد ومرسلی(Womersley number) چنین تعریف می شود:
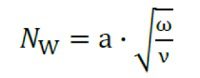
در این رابطه a شعاع سطح مقطع رگ، بسامد جریان ضربانی تپش قلب می باشد. v لزجت کینماتیک میباشد. اغتشاش در جریان خون باعث نوسانات فشار بر روی دیواده رگ و در نهایت نوسانات و افزایش تنش برشی می شود. این نوسانات مداوم تنش ها باعث انبساط پس از گرفتگی(Poststenotic dilatation) و یا تباهی دیواره های سرخرگ به علت تشکیل پلاک های چربی(Atherogenesis) شود. هرچند که اثر این اغتشاش ها بر روی جریان خون و تنش های وارده به دیوار ناچیز است اما در دراز مدت این اغتشاشات می توانند اثر قابل ملاحظه ای داشته باشند.
می توان گفت اثر اغتشاشات به ناحیه دیاستول، ناحيه انبساط ماهیچه های قلب و کاهش یافتن سرعت در شریان های اصلی، محدود می شود. بنابراین برای مدلسازی جریان خون در آئورت در کل پریود فیزیولوژیک قلب، نیاز مبرمی به مدلسازی اغتشاشات نیست. علاوه بر این با توجه به ماهیت غیر نیوتنی خون، مدل های ارائه شده برای جریان مغشوش برای این میدان جریان کارایی نداشته و از طرف دیگر هم مدل های خاص و قابل اعتماد برای جریان غیر نیوتنی مغشوش وجود ندارد.
خواص خون:
خون انسان سیالی غیر نیوتنی است. برای مقادیر نرخ برشی بیشتر از s-1 100 لزجت خون به مقدار حدی میل می کند. همچنین اگر مقدار نرخ برشی کاهش یابد، لزجت افزایش می یابد. این افزایش لزجت خون برای حالتی که نرخ برشی از مقدارs-1 10 کمتر شود، قابل توجه است. البته هیچ شواهدی مبنی بر اینکه در نرخ برشی های بسیار کوچک، لزجت بینهایت شود، وجود ندارد.
محققان همواره در پی دستیابی به فرمولی مناسب برای مدل کردن رفتار خون بوده اند. مدل های مختلفی هم تا کنون ارائه شده است. ساده ترین مدل ارائه شده، مدل توانی می باشد که همواره در مدلسازی های مختلف جریان خون مورد استفاده قرار می گیرد. فرمول معادله متشکله(Constitutive Equation) ارائه شده برای لزجت خون در این مدل توانی(Power Law Index) است:
![]()
که n اندیس مدل توانی و K اندیس سازگاری(Consistency Index) است. برای موادی که خاصیت shear thinning دارند، مانند خون، مقدارn کمتر از یک می باشد. این دو اندیس رابطه فوق تحت تأثیر مقدار هماتوکریت و ترکیب شیمیایی خون هستند.
قلب:
قلب عضوی است که جهت پمپ کردن خون استفاده می شود. چهار دریچه قلب، دو عدد در هر سمت، وظیفه کنترل حرکت سیال در جهت صحیح را به عهده دارند:
۱-دریچه میترال(Mitral valve): این دریچه بین دهلیز چپ و بطن چپ قرار دارد. خون اکسیژن دار که از طریق سیاهرگ ریوی به داخل دهلیز چپ می ریزد با فشار معینی دریچه میترال را باز می کند و به داخل بطن چپ تخلیه میگردد. پس از ورود خون به بطن چپ این دریچه بسته می شود. در صورت اشکال در عملکرد این دریچه و خوب بسته نشدن آن در عملکرد قلب اشکال به وجود می آید.
٢. دریچه آئورت(Aortic valve): این دریچه بین بطن چپ و سرخرگ آئورت قرار دارد. زمانی که دریچه میترال بسته می شود، خون داخل بطن چپ به دریچه آئورت فشار می آورد و این دریچه را باز می کند و از آنجا به همه قسمت های مختلف بدن جریان می یابد.
3-دریچه سه لتی(trileaflet valve): این دریچه بین دهلیز راست و بطن راست قرار دارد. خون برگشتی از تمام قسمت های بدن به داخل دهلیز راست وارد می شود و با فشار به بطن راست می ریزد. زمانی که خون از دهلیز راست به بطن راست تخلیه شد، این دریچه بسته می شود و در صورتی که این دریچه اشکال داشته باشد و به خوبی بسته نشود، مشکلاتی در عملکرد قلب به وجود می آید.
۴-دریچه ریوی: این دریچه بین بطن راست و سرخرگ ریوی(که خون را جهت تصفیه به ریه ها می برد) قرار دارد. خون حاوی دی اکسید کربن پس از وارد شدن به ریه ها تصفیه شده و اکسیژن دار می شود و سپس از طریق سیاهرگ ریوی به دهلیز چپ می ریزد.
بیماری دریچه های قلب می تواند باعث شود که عملیات باز و بسته شدن این دریچه ها به خوبی انجام نشده و سبب برگشت خون یا تنگی مجرا شود. این امر مانع ورود خون به قلب و یا خروج از آن می شود، تا جاییکه تعویض دریچه قلب اجتناب ناپذیر است. با تعویض دریچه بیمار قلب با دریچه مصنوعی، کیفیت زندگی بیمار افزایش می یابد. با وجودی که بیماری هر یک از دریچه های قلب سلامتی قلب را به خطر می اندازد، بیماری دریچه آئورت بیشتر اتفاق افتاده و تأثیر بیشتر و مهم تری بر روی سلامتی فرد دارد. آئورت بزرگترین سرخرگ بدن است که خون را از بطن چپ دریافت کرده و به اعضا و اندام ها می رساند. دریچه طبیعی آئورت دریچه ای بی نظیر بوده و هیچ یک از دریچه های مصنوعی ساخته شده اعم از مکانیکی یا بافتی از نظر کیفیت، کار کرد و طول عمر قابل مقایسه با آن نیستند.
محل این دریچه در خروجی بطن چپ بوده و دقیقا قبل از بخش بالارونده آئورت قرار گرفته است. این دریچه با کمتر میزان مقاومت باز شده و اجازه ورود جریان به درون آئورت را می دهد و هنگام بسته شد اجازه ورود حتی کمترین جریان را به درون بطن نمی دهد. شكل زیر طرحواره ای از موقعیت این دریچه در قلب را نشان میدهد.
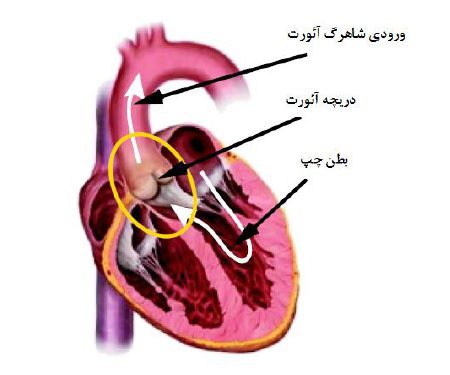
شکل طرحواره محل قرار گیری دریچه آئورت در قلب.
از جمله بیماری هایی که برای این دریچه اتفاق می افتد مشکل تنگی این دریچه(Aortic stenosis) و یا مشکل ناتوانی آئورت، گشاد شدن دریچه(Incompetent Aortic ) است.
مشکل تنگی آئورت، جریان خروجی از آئورت را تاثیر قرار می دهد و مشکل ناتوانی آئورت سبب می شود که این دریچه اجازه ورود جریان به درون بطن را بدهد و از میزان جریان خروجی کاسته شود. در بسیاری از موارد استفاده از دریچه های بافتی مجددأ موجب بروز همان مشکل می شود. زیرا هیچ دریچه ای تاکنون با کیفیت دریچه آئورت طراحی نشده است.
دریچه آئورت طبیعی – ریخت شناسی(Morphology):
دریچه طبیعی شامل سه باله بسیار انعطاف پذیر و سه فضای سینوس است. طرحواره ای از آن در شکل زیر نشان داده شده است.
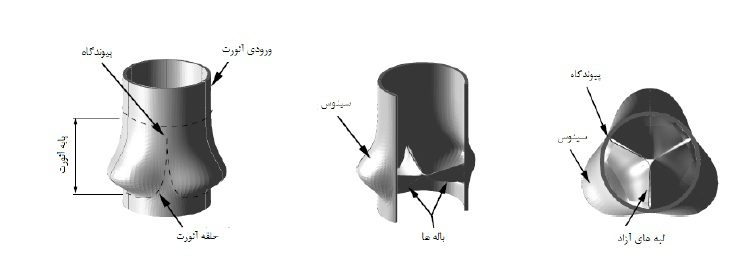
شکل-طرحواره دریچه آئورت.
دو ناحیه اساسی در هر یک از باله ها قابل مشاهده است: ناحیه نزدیک گوشه های آزاد که آن را هلال(lunulea) می نامند. هنگامی که دریچه بسته است، دهانه خروجی بطن چپ غیر قابل نفوذ می شود زیرا هلال های بالههای هم جوار بر روی یکدیگر قرار می گیرند. در مرکز گوشه های آزاد (لبه های آزاد) هر یک از هلال ها بخش ضخیمی وجود دارد(nodulus of Arantius) که اجازه کاهش قابل توجه طول هلال ها را بدون ایجاد برگشت خون می دهد. بخش دوم باله که جهت تحمل بار به کار می رود، از بافت تقویت شده لیف الاستین(elastin) و بخش زیادی کولاژن(collagen) در زمینه ای از سلول های اندوتلیال(endothelial) ساخته شده است.
به بیان دقیق تر بافت تار و پودی از سه لایه ساختاری شامل فیبرهای کولاژن و الاستین در سطح بطنی(ventricularis)، اسید موکو پلی ساکاریده(mucopolysacharid) و مقداری فیبر کولاژن در لایه میانی(spongiosa) و شبکه ای متراکم از فیبرهای کولاژن در نزدیکی سطح آئورت تشکیل شده است. شبکه متراکم کلاژن درون فیبرسا (fibrosa) جهت رفتار مکانیکی باله ها ضروری است.
سینوس ها گشاد شدگی های دهانه آئورت هستند که از دیواره آئورت نازک تر می باشند ساختار دیوار شامل بافت ماهیچه ای هموار جانبی است که درون شبکه پیچیده ای از فیبرهای الاستین و مقدار پراکنده ای فیبرهای کلاژن قرار گرفته اند. عبارت دریچه آئورت به بخشی از دهانه آئورت گفته می شود که شامل باله ها و دیواره های سینوس است. به دلیل کمبود داده های موجود از دریچه آئورت، شرح هندسه آن دشوار است. در سال های اخیر با استفاده از تکنیک های پیشرفته عکس برداری از درون بدن، نظير ام آر آی های با کیفیت بالا، هندسه آئورت در حال کار تا اندازه ای مشخص شده است.
مشخصات خون:
مادامی که بحث از دریچه آئورت به میان باشد، نقش خون به عنوان سیال عبوری از آن قابل چشم پوشی نیست. خون مایعی غلیظ شامل گلبول های قرمز(erythrocytes)، گلبول های سفید(leucocytes) و پلاکت های درون پلاسما است. پلاسما مایعی پیوسته بوده که گلبول ها درون آن معلق اند و محلولی نمکی شامل پروتئین است. گلبول های قرمز ۴۵% حجم خون را تشکیل داده اند. برهم کنش بین گلبول ها و درون سینوس ها و نیز عملکرد پلاکت ها در ساخت و تحلیل دریچه های مکانیکی امری تأثیر گذار است.
عملکرد دریچه آئورت:
پیش از توضیح عملکرد دریچه، به طور مختصر نگاهی به یک سیکل کامل قلبی می اندازیم.
کالبدشناسی قلب:
این عضو مخروطی شکل به صورت کیسهای عضلانی تقریبا در وسط فضای قفسه سینه کمی متمایل به جلو و طرف چپ) ابتدا در دل اسفنج متراکم و وسیعی مملو از هوا، یعنی ریه ها، پنهان شده و به وسیله یک قفس استخوانی بسیار سخت، اما قابل انعطاف، مورد محافظت قرار گرفته است. ابعاد قلب در یک فرد بزرگ سال حدود 6*9* 12 سانتیمتر و وزن آن در آقایان حدود ۳۰۰ و در خانم ها حدود ۲۵۰ گرم (یعنی حدود 0.4 درصد وزن کل بدن) است.
قلب به وسیله یک دیواره عضلانی عمودی به دو نیمه راست و چپ تقسیم می شود. نیمه راست مربوط به خون سیاهرگی و نیمه چپ مربوط به خون سرخرگی است. هر یک از دو نیمه راست و چپ نیز مجددا به وسیله یک تیغه عضلانی افقی نازک تر به دو حفره فرعی تقسیم می شوند. حفره های بالایی که کوچکتر و نازک تر هستند، به نام دهلیز موسوم بوده و دریافت کننده خون می باشند. حفره های پایینی که بزرگتر و ضخیم ترند بطن های قلبی هستند و خون دریافتی را به سایر اعضاء بدن پمپ می کنند. پس قلب متشکل از چهار حفره است: دو حفره کوچک در بالا (دهلیزهای راست و چپ) و دو حفره بزرگ در پایین (بطن های راست و چپ). رگهای تاجی یا همان رگ های کرونری رگهای تغذیه کننده ماهیچه قلب هستند که سراسر و دور تا دور ماهیچه را در بر میگیرند و از جمله رگ های بسیار مهم و حیاتی بدن انسان هستند. زیرا در صورت گرفتگی این رگ ها بلافاصله سکته قلبی رخ داده که می تواند باعث مرگ یا عوارض زیادی شود.
شکل زیر طرحواره قلب را به همراه نام گذاری بخش های مختلف آن نشان می دهد.
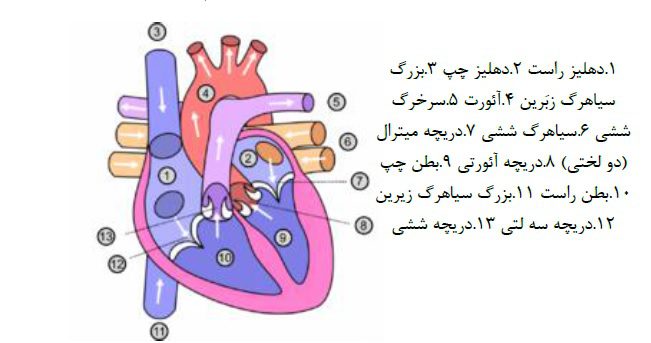
شکل طرحواره قلب و نام گذاری بخش های مختلف آن.
شرح پروژه:
در این پروژه شبیه سازی جریان خون در عروق و شریان کرونری در نرم افزار انسیس فلوئنت انجام شده است.
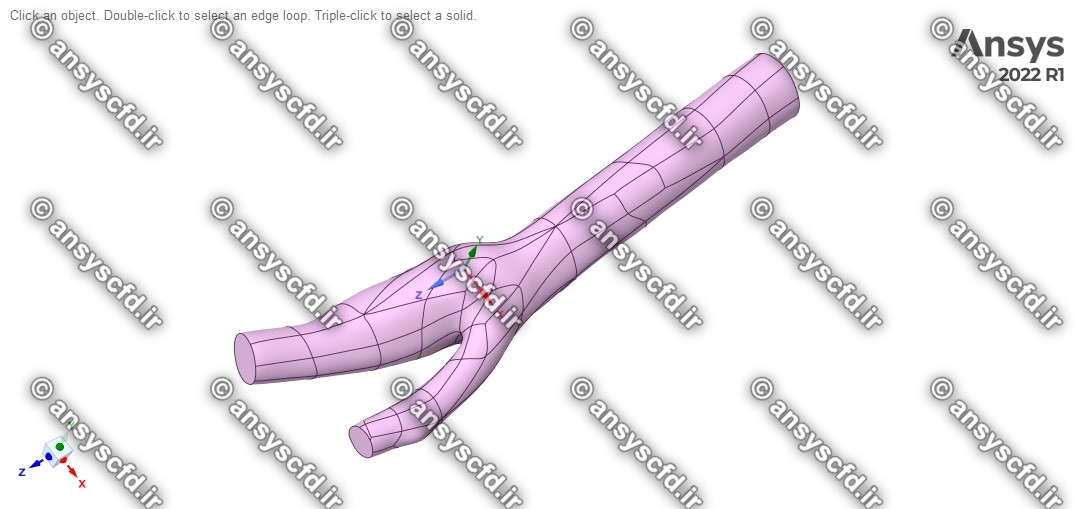
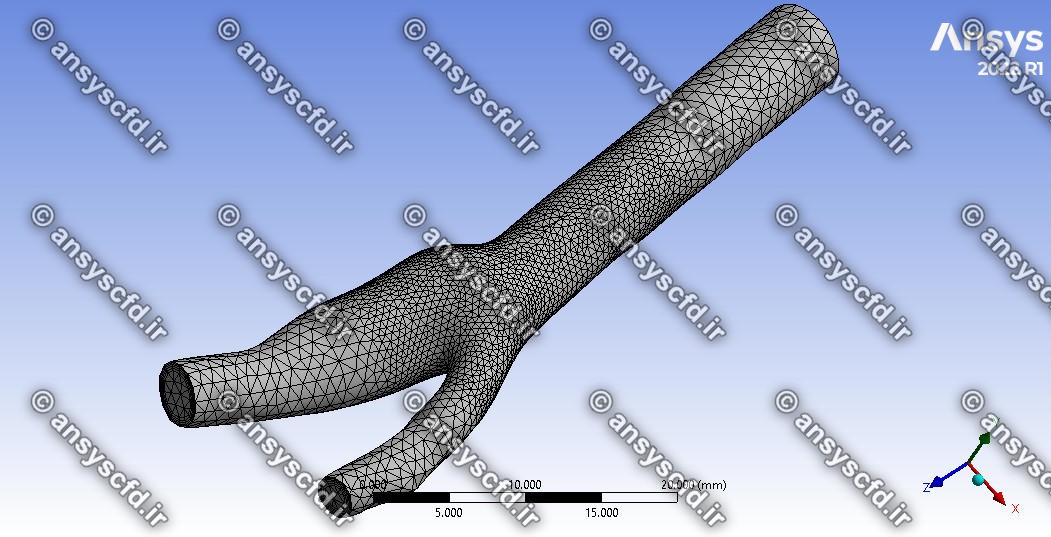
هندسه:
هندسه مسئله در نرم افزار سالیدورک ترسیم شده است و در شکل زیر نشان داده شده است.

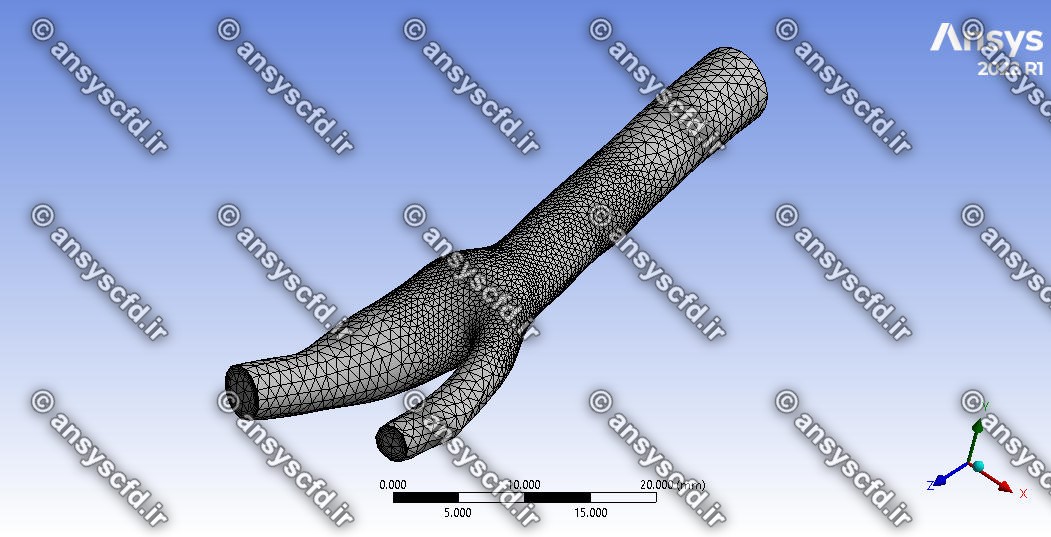
شبکه و مش بندی:
شبکه و مش بندی در نرم افزار انسیس مشینگ( ANSYS Meshing) تولید شده است.


شبیه سازی و حل:
شبیه سازی در نرم افزار انسیس فلوئنت(Ansys Fluent) انجام شده است.

سیال:
سیال مورد استفاده خون می باشد.
شرایط مرزی:
شرایط مرزی ناحیه ورودی به صورت سرعت ورودی(velocity inlet) است که به صورت کد UDF به نرم افزار فلوئنت داده شده است. شرط مرزی برای ناحیه خروجی به صورت فشار خروجی(pressure-outlet) درنظرگرفته شده است.. شرط مرزی برای دیواره آئورت به صورت wall درنظرگرفته شده است.

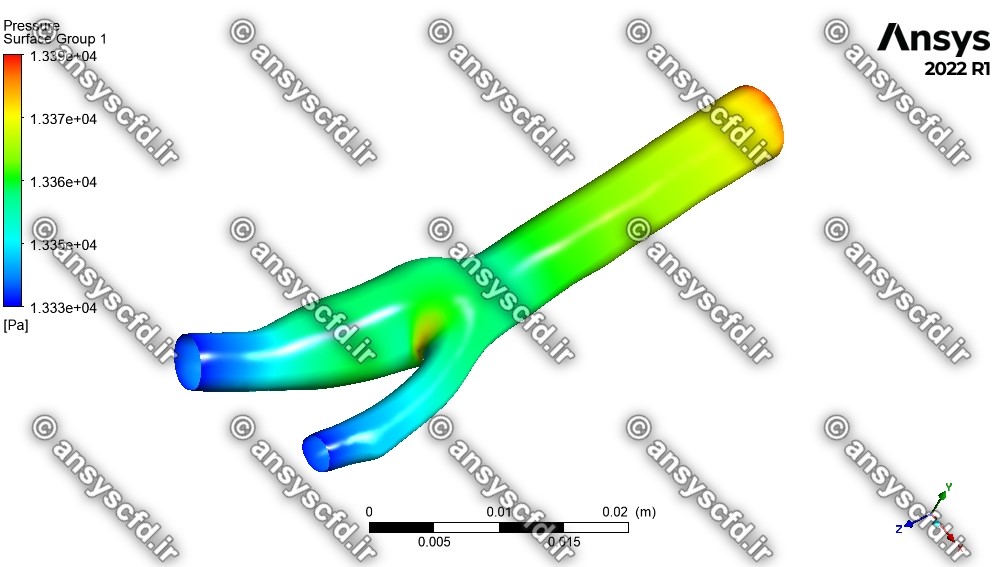
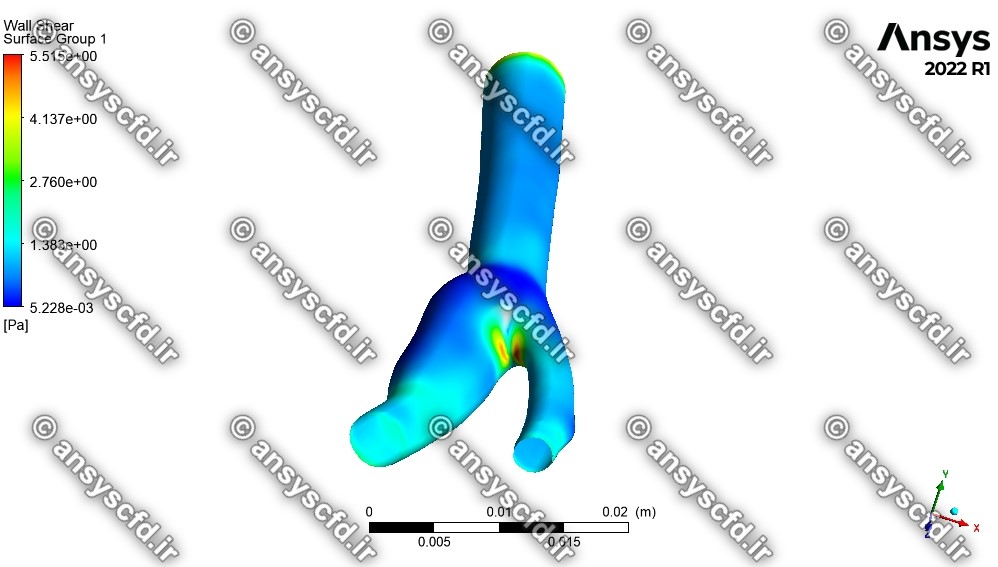
نمونه نتایج شبیه سازی برای شبکه معمولی:




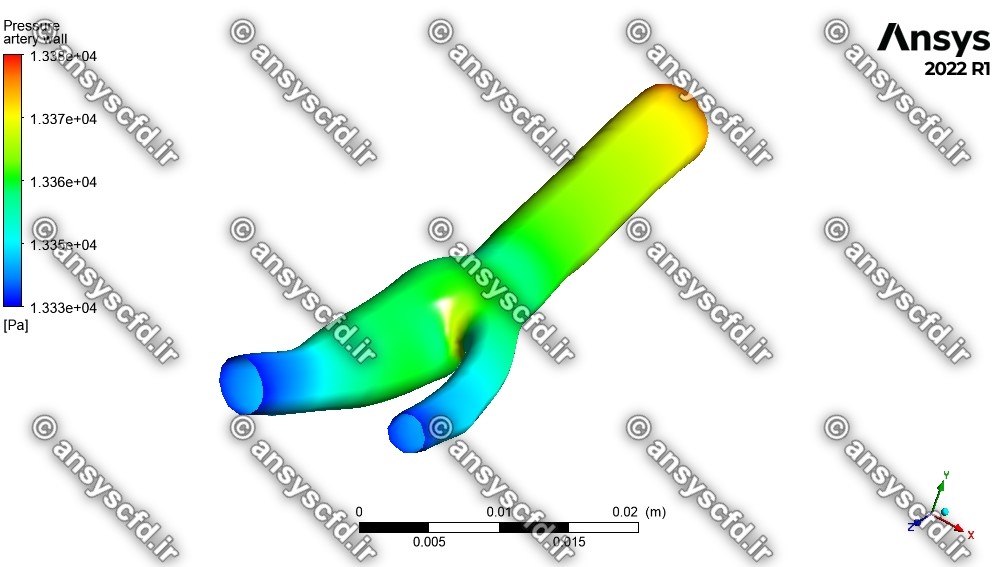
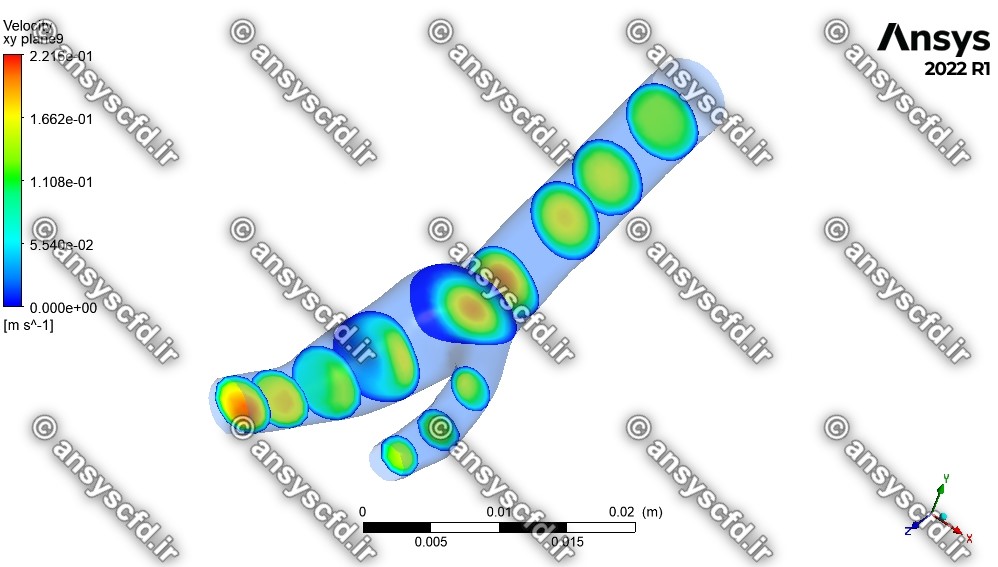


نمونه نتایج شبیه سازی برای شبکه ریز: